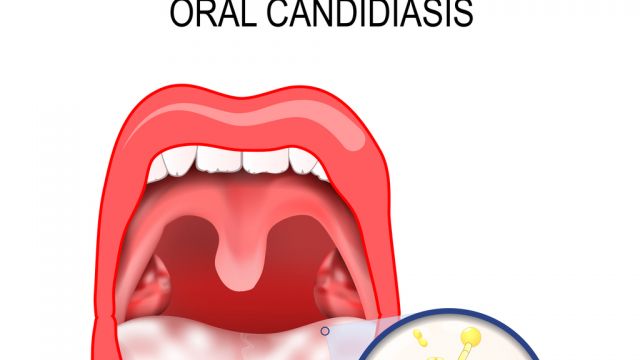
No tratamento de infecções fúngicas na cavidade oral é de primordial importância a detecção de fatores de risco, levando à doença. Na maioria dos casos, a terapia local com soluções e pomadas antifúngicas é suficiente. Em infecções crônicas, bem como em pacientes com sistema imunológico suprimido, o tratamento local pode não ser eficaz. Nestes casos é necessário o uso de medicamentos sistêmicos.
Regra básica no tratamento das manifestações orais de infecção por espécies do gênero Cândida é que nos casos em que a terapia local não dá bons resultados, deve-se iniciar a terapia sistêmica. Acredita-se que o insucesso do tratamento apenas da mucosa oral seja um sinal de que há uma doença sistêmica subjacente. O acompanhamento após 3-7 dias é importante para verificar o efeito da medicação. O tratamento deve sempre ser continuado durante pelo menos 2 semanas após a cicatrização da mucosa oral.
Os principais objetivos do tratamento são identificar e eliminar fatores que predispõem a infecções recorrentes. Também é importante prevenir doenças sistêmicas, eliminar o desconforto que acompanha a doença e reduzir o número microbiano de representantes do gênero Cândida.
O risco de candidíase oral pode ser bastante reduzido eliminando os fatores de risco e melhorando a higiene bucal dos pacientes. Acredita-se que a remoção mecânica das placas da infecção fúngica na mucosa seja importante e aumente o efeito antifúngico das preparações tópicas.
A primeira linha de tratamento são preparações orais, como pomadas e suspensões. São usados nistatina, miconazol, clotrimazol, etc. A nistatina costuma ser a primeira opção de escolha. Tem baixa absorção no sistema digestivo e acredita-se que não tenha ação sistêmica. Atua localmente, diretamente na mucosa afetada e necessita de tempo suficiente para agir. Os comprimidos de nistatina devem ser colocados na boca ou mastigados. Engoli-los não mostra nenhum resultado no combate à candidíase oral. A pesquisa mostra que a combinação de comprimidos e soluções com nistatina dá os melhores resultados. O preparo deve atuar na cavidade oral por pelo menos 3-5 minutos.
Soluções de enxágue com clorexidina são frequentemente usadas para melhorar o tratamento antifúngico. A pesquisa mostra que clorexidina interage com nistatina formando um complexo, o que torna ambos os medicamentos ineficazes contra Cândida.
Uma segunda linha de tratamento é usada em caso de doenças locais ou sistêmicas significativas, em pacientes com sistema imunológico suprimido e naqueles que não respondem bem ao tratamento tópico. Os medicamentos utilizados principalmente são cetoconazol, fluconazol, etc.
O fluconazol está na lista de medicamentos da Organização Mundial da Saúde medicamentos essenciais. Possui características muito boas como boa absorção no aparelho digestivo, retenção de alta concentração no soro sanguíneo por muito tempo e fácil dosagem – uma vez ao dia. A concentração na saliva e nos tecidos afetados também é elevada, o que é uma característica importante para uma boa ação na candidíase oral.
O grupo de agentes antifúngicos ao qual pertence o fluconazol são preparações que possuem muitas interações medicamentosas. Deve-se ter cautela no seu uso em pacientes que tomam combinações de diferentes medicamentos para o tratamento de outras condições crônicas e agudas. Em pacientes com função renal reduzida, a concentração do medicamento no soro sanguíneo pode aumentar e até causar danos ao fígado, acompanhados de dor de cabeça e náuseas.
As espécies do gênero Cândida são altamente adaptáveis e podem causar infecções em vários órgãos e tecidos. Nas últimas duas décadas, muitas pesquisas foram realizadas sobre infecções fúngicas causadas por estes microrganismos, mas ainda há muitas questões sem resposta. É constantemente monitorado aumentando a resistência de espécies a preparações antifúngicas. Isto indica a grande necessidade de descoberta de novas classes de medicamentos antifúngicos.
Referências:
https://www.thieme-connect.com/products/ejournals/html/10.1055/s-0039-1695651
https://www.mdpi.com/2309-608X/7/7/555